Från Wolff-Parkinson-White syndrom (kort: WPW-syndrom) Berörda personer lider av en vanligtvis icke-livshotande hjärtdefekt. En ytterligare ledningsväg för elektriska impulser som styr hjärtfunktionen leder till ett tävlingshjärta. Takykardier hos unga vuxna är ofta ett tecken på Wolff-Parkinson-White-syndrom.
Vad är Wolff-Parkinson-White syndrom?
Vid Wolff-Parkinson-White syndrom störningen av hjärtfrekvensen orsakas av en ytterligare ledningsväg för de elektriska impulserna. Det är en medfödd hjärtfel som oftast bara dyker upp hos de som drabbats mellan 20 och 30 år. Mycket tidigare förekomst hos barn eller mycket senare i avancerad vuxen ålder är också möjligt.
Wolff-Parkinson-White-syndromet manifesterar sig som en plötslig, stark ökning av hjärtslag. Takykardi utvecklas, som ibland bara varar i några minuter, och i svåra fall kan pågå i flera timmar. Wolff-Parkinson-White-syndrom är vanligtvis inte livshotande.
orsaker
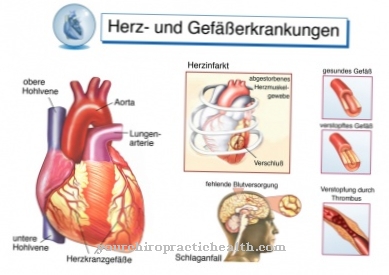
Vid Wolff-Parkinson-White syndrom den normala sammandragningsprocessen i hjärtat störs. Det styrs av ett excitationsledarsystem. Dessa hjärtmuskelceller genererar elektriska impulser som får hjärtat att sammandras eller slappna av. Dessa impulser sänds uteslutande via AV-noden.
När det gäller Wolff-Parkinson-White-syndrom finns det ett komplement till detta normala excitationsledar-system. Impulserna sprids bara via AV-noden, men de hittar en eller sällan flera ytterligare ledare. Detta får impulser att cykla mellan förmakarna och ventriklarna. Hjärtslaget accelererar utan att ha märkt något.
Det kan nå en hälsofarlig frekvens, även om den inte nödvändigtvis förekommer i Wolff-Parkinson-White-syndrom. Snarare handlar det om känslor av täthet, dåsighet eller ångest som ofta är förknippad med ett tappande hjärta. Så snabbt som den ökade takten inträffar, stoppar den också plötsligt i Wolff-Parkinson-White-syndrom.
Symtom, åkommor och tecken
Wolff-Parkinson-White-syndrom har inte alltid symtom och ibland upptäcks förändringar endast med ett elektrokardiogram. Ett av de vanligaste symtomen är snabb hjärtslag, som plötsligt uppstår. Hjärtat kan då slå upp till 240 gånger per minut, men pulsen är mycket regelbunden. Vissa patienter upplever tävlingshjärtat som överdrivet hjärtslag, vilket i medicinen kallas "hjärtklappning".
Andra känner ett "hjärta snubblar". Dessutom lider många av de drabbade också av andnöd, bröstsmärta och yrsel. Efter ett tävlingshjärta klagar många av trötthet och ett uttalat behov av att urinera. Hos många patienter utlöser tävlingshjärtat (takykardi) också rädsla, vilket förvärras av andnöd och yrsel.
Ibland kan hjärtat inte pumpa tillräckligt med blod till organen på grund av den ökade hjärtfrekvensen, så att vissa människor kan förlora medvetandet. WPW-syndromssymtom är ganska sällsynta i spädbarn. När ett barn har takykardi, andas han eller hon snabbt och är mycket blek. Han kan också vägra att dricka eller äta och är lätt irritabel. Eftersom hjärtstrukturen hos barn ännu inte är fullt utvecklad kan Wolff-Parkinson-White-syndrom vara farligare än hos vuxna.
Diagnos & kurs
Kom in Wolff-Parkinson-White syndrom indikerar takykardier, kommer den behandlande läkaren att beställa en EKG. Om det finns avvikelser krävs ett långsiktigt EKG i nästa steg för att observera hjärtats aktivitet under en längre tid.
I vissa fall, med Wolff-Parkinson-White-syndrom, görs också en hjärtkateteriseringsundersökning för att bestämma den exakta platsen för den extra ledaren som kallas Kent-bunten. Wolff-Parkinson-White-syndrom körs vanligtvis utan ytterligare försämring för den berörda personen. Hjärtklappning är obekväm men sällan livshotande.
I svåra fall tröttnar de drabbade snabbare än friska människor och tenderar att svimma eller svindla. I enskilda fall kan det dock sammanfalla med andra hjärtsjukdomar och utlösa ventrikelflimmer upp till hjärtdöd. Barn som redan visar symtom på Wolff-Parkinson-White-syndrom lider ofta av anorexi, har svårt att koncentrera sig och utvecklingsförseningar kan uppstå.
komplikationer
Wolff-Parkinson-White syndrom är ett allvarligt tillstånd som måste behandlas av en läkare. Själhelande sker inte och i värsta fall kan de drabbade dö av hjärtfel. Som regel leder Wolff-Parkinson-White-syndrom till störningar i hjärtrytmen.
Patienterna kan inte göra ansträngande aktiviteter eller sporter och är därför väsentligt begränsade i sin vardag. Hjärtklappning är också vanliga och kan leda till svettningar eller panikattacker. I många fall lider de drabbade också av andnöd och därmed yrsel eller kräkningar.
Dessutom uppstår oro eller förvirring ofta.Patienter kan också tappa medvetandet om de har svår andetag. Behandlingen av Wolff-Parkinson-White-syndrom utförs genom operation. Det finns inga speciella komplikationer.
De berörda är dock beroende av att ta medicin även efter förfarandet. I nödsituationer måste behandlingen utföras av en akutläkare. Patientens livslängd minskas också avsevärt och begränsas av Wolff-Parkinson-White-syndromet.
När ska du gå till läkaren?
Ett besök hos läkaren är obligatoriskt första gången Wolff-Parkinson-White-syndrom dyker upp. Den som upplever plötsliga hjärtklappningar för första gången under träning eller i vila är oroad. Om tävlingshjärtat inte beror på panik, rädsla, stress, hast eller andra förklarbara impulser måste ett besök hos läkaren omedelbart ordnas. Det är förmodligen en speciell form av hjärtarytmi.
WPW-syndromet är en inneboende atrioventrikulär reentry-takykardi och kräver behandling - speciellt om förmaksflimmer är närvarande samtidigt. Då är Wolff-Parkinson-White-syndromet livshotande eftersom det kan leda till hjärtstopp på grund av ventrikelflimmer. Läkaren använder ett elektrokardiogram för att avgöra om de plötsliga hjärtklappningarna har en organisk orsak eller inte.
När det gäller Wolff-Parkinson-White-syndrom är överflödiga stimulansledare till hjärtat orsaken till tävlingshjärtat. Eftersom hjärtklappning förekommer oftare vid Wolff-Parkinson-White-syndrom, ordnar den behandlande läkaren vanligtvis ett långvarigt EKG. Detta är särskilt meningsfullt om det kan registrera en hjärtklappning. Problemet är att behandlingen av Wolff-Parkinson-White-syndrom skiljer sig från behandlingen av andra hjärtsjukdomar. Vissa hjärtläkemedel som digitalis eller verapamil är inte lämpliga för Wolff-Parkinson-White-syndrom.
Istället är scleroterapi för de utlösande, men överflödiga, ledningsvägarna till hjärtat med hjälp av kateterablation vanligtvis framgångsrik. Denna kateterstödda procedur på vänster förmaksida är associerad med endast mindre kirurgiska risker. Det skapar vanligtvis permanent lindring.
Behandling och terapi
De Wolff-Parkinson-White syndrom är inte alltid i behov av behandling. I många fall diagnostiseras det bara av en slump, eftersom de drabbade är symptomfria. I andra fall lär sig patienter vad som kallas vagusmanövrer, som består av rörelser, svälja kall dryck eller andra åtgärder som stimulerar vagusnerven och återställer hjärtslag till normalt.
Förutom dessa enkla metoder finns det möjlighet till läkemedelsbehandling mot Wolff-Parkinson-White-syndrom. Hjärtmedicinering som är lämplig för att avbryta takykardi finns i tablettform eller som injektioner. De tas vanligtvis när symtom uppträder och är inte en permanent medicinering som används för att behandla Wolff-Parkinson-White-syndrom.
En defibrillator används vid en särskilt allvarlig attack av hjärtklappning. Impulskretsen avbryts av den aktuella impulsen och hjärtslaget återgår till det normala. Om den exakta positionen för Kent-bunten är känd finns det också möjligheten att eliminera avvikelsen från Wolff-Parkinson-White-syndrom med en hög framgångsgrad.
En hjärtkateter används för att värma det relevanta muskelområdet i hjärtat med elektricitet i sådan utsträckning att cellerna där dör specifikt och takykardier som utlöses av Wolff-Parkinson-White-syndrom inte längre kan uppstå i första hand.
Du hittar din medicin här
➔ Läkemedel för att stärka hjärtat och cirkulationenförebyggande
Förebyggande åtgärder är när medfödda Wolff-Parkinson-White syndrom omöjligt. Detta gäller för den faktiska förekomsten av sjukdomen såväl som för de faser av racinghjärtat som inträffar utan föregående meddelande. Hjärthälsa bör dock kontrolleras regelbundet i fallet med Wolff-Parkinson-White-syndrom.
Eftervård
I de flesta fall har de drabbade mycket få och begränsade direkta uppföljningsåtgärder tillgängliga för Wolff-Parkinson-White-syndrom. Av denna anledning bör den som drabbats av denna sjukdom konsultera en läkare i ett tidigt skede för att förhindra andra möjliga komplikationer och klagomål. Oberoende läkning kan inte äga rum.
Eftersom Wolff-Parkinson-White-syndrom är en genetisk sjukdom kan det vanligtvis inte botas helt. Därför, om du vill få barn, bör genetisk testning och rådgivning alltid utföras först för att förhindra att sjukdomen uppstår hos efterkommande. De flesta personer med Wolff-Parkinson-White-syndrom är beroende av att ta medicin.
Alla instruktioner från läkaren ska följas. Rätt dos och regelbundet intag måste också observeras. I många fall med Wolff-Parkinson-White-syndrom kan kontakt med andra människor som drabbats av sjukdomen också vara mycket användbart, eftersom det kan leda till ett informationsutbyte som kan underlätta vardagen.
Du kan göra det själv
Wolff-Parkinson-White-syndromspatienter lider av en allvarlig hjärtdefekt. Detta utgör ett livshot, och därför är samarbete med den behandlande läkaren oerhört viktigt. Alla situationer med fysisk eller emotionell stress bör undvikas eller reduceras till ett minimum.
Inom området självhjälp måste man se till att det inte finns någon fysisk överansträngning och att vilofaser tas när de första symptomen sätts in. Fetma bör undvikas, eftersom detta leder till en ytterligare allvarlig försämring av hjärtat. Därför bör det dagliga matintaget övervakas och vid behov optimeras. Sportaktiviteter ska också endast genomföras efter samråd med den behandlande läkaren. De flesta sporter kan inte utföras av patienter med Wolff-Parkinson-White-syndrom. Därför bör fritidsaktiviteter anpassas till hälsomöjligheterna.
Att arbeta med en psykoterapeut hjälper till att bättre hantera situationer med känslomässig stress. Vardagliga utvecklingar och händelser bör inte leda till några kognitiva problem. När det gäller sömnlöshet eller cirkulära tankar, bör befintliga avvikelser därför behandlas öppet. Befintliga tvister och missförstånd mellan personer bör lösas så snabbt som möjligt. Främjandet av livsglädje och välfärd för den vidare hälsoutvecklingen har visat sig vara till hjälp. Fokus för eget liv bör riktas mer mot aktiviteter och situationer som leder till en förbättring av livskvaliteten.






.jpg)