Visceral leishmaniasis (Kala Azar) är en infektionssjukdom som kan spåras tillbaka till en parasitisk patogen (Leishmania) som är utbredd i tropiska och subtropiska områden. Beroende på patogenundertyp kan visceral leishmaniasis vara allvarlig.
Vad är visceral leishmaniasis?
Som visceral leishmaniasis (kala azar) är en infektionssjukdom som sällan finns i Tyskland och beror på överföring av det parasitiska smittämnet (Leishmania) av insekter (fjärils myggor, sandflugor).
Patogenerna av visceral leishmaniasis hör till klassen protozoer (unicellulars djur), den så kallade mastigophora (även: flagellates), som är utbredd i Asien (särskilt Indien), Afrika, Sydamerika och Medelhavsområdet. I de flesta fall smittas de drabbade av patogenen när de reser till dessa länder.
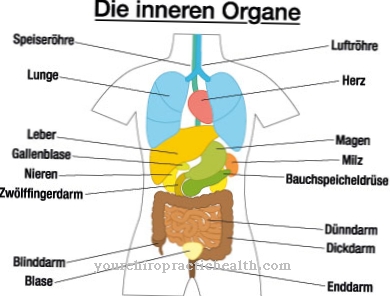
Medan andra former av leishmaniasis påverkar huden (kutan leishmaniasis) eller huden och slemhinnan (mukokutan leishmaniasis), påverkar de mest allvarliga formerna av leishmania, visceral leishmaniasis de inre organen, särskilt mjälten, levern, lymfkörtlarna och benmärgen. Dessutom kan hudförändringar i form av mörka fläckar uppstå, från vilka det indiska uttrycket för visceral leishmaniasis Kala Azar ("svart hud") härleds.
orsaker
De visceral leishmaniasis orsakas av en parasitisk patogen (Leishmania donovani, L. chagasi, L. infantum) som tillhör klassen Mastigophora. Infektion med visceral leishmaniasis inträffar genom bitar av vissa typer av insekter (sandflugor) som tidigare har infekterats i infekterade ryggradsdjur (mus, varg, hund).
Efter insektsbiten invaderar leishmanierna monocyt-makrofagsystemet som i samarbete med lymfocyterna deltar i immunreglering och eliminerar nedbrytning och främmande ämnen och reproducerar.
Monocyt-makrofagsystemet inkluderar retikulär bindväv i lymforgan, Kupffer-stellatceller i levern och histiocyter i huden. Dessa organsystem påverkas följaktligen hårt. Förutom indirekt infektion genom insektsbett är direkt överföring via organtransplantationer och bloddonationer möjlig.
Symtom, åkommor och tecken
Symtomen på visceral leishmaniasis (kala azar) beror på typen av patogen och hur stark patientens immunsystem är. Det finns infektioner som är symptomatiska, men sjukdomen påverkar vanligtvis benmärg, lever, mjälte eller lymfkörtlar. Sjukdomen kan antingen börja lurande eller bryta ut plötsligt, då patienten sedan lider av en mycket stark sjukdomskänsla.
Typiska symtom inkluderar svullnad i lymfkörtlar, viktminskning, diarré eller buksmärta. Ofta är mjälten och levern svullna, vilket sedan kan känns igen av en distenderad mage. Ändringar i blodantalet inträffar också. Till exempel drabbas de drabbade av blodproppsstörningar eller anemi.
Hudförändringar inträffar ofta med mörkröda papler eller brunsvarta fläckar. När sjukdomen utvecklas blir huden grå. Av denna anledning kallas visceral leishmaniasis också kala azar ("svart hud"). Efter ett till tre år kan de drabbade utveckla vad som kallas post-kala-azar hudleishmaniasis. Rödaktiga eller ljusa fläckar förekommer på kroppen eller ansiktet, som sedan blir klumpar eller papler och vars utseende också påminner om spedalsjukdomen.
Diagnos & kurs
De visceral leishmaniasis manifesterar sig efter en inkubationsperiod på 10 dagar till 10 månader (ibland längre) på grundval av karakteristiska symtom såsom lumskt eller plötsligt sjukdomstillfälle med återstående feber i veckor, magsmärta, hepatosplenomegali (förstorad lever och mjälte), svullnad i lymfkörtlarna, uttalad hypokrom anemi (hemoglobinbrist) (Trombocytbrist) såväl som mörk, fläckig hudpigmentering, amyloidos (proteinavlagringar) och kachexi (avmagring).
Visceral leishmaniasis bekräftas på grundval av en patogendetektering i aspiration av ben, mjälte, lever eller lymfkörtlar. I det avancerade stadiet av sjukdomen är i vissa fall av visceral leishmaniasis en punktering inte längre möjlig, så att diagnosen kan bekräftas med hjälp av serologiska tester (immunofluorescensmetod, ELISA-teknik). Ett Leishmanin-reaktionstest kan utföras för att bestämma immunstatusen för den berörda personen.
Förloppet med visceral leishmaniasis beror till stor del på patogenundertyp. Medan Leishmania chagasi och Leishmania infantum ofta orsakar inga symtom och läker av sig själva, kan i många fall utdragna infektioner med Leishmania donovani vara dödliga om de inte behandlas.
komplikationer
Hos Kala Azar drabbas de drabbade av olika hudförändringar. Dessa har en mycket negativ effekt på den berörda personens estetik och kan också leda till underlägsenhetskomplex eller till en avsevärt reducerad självkänsla hos patienten. Hos barn kan sjukdomen också utlösa mobbning eller retas.
Dessutom leder kala azar till bildandet av magsår och dessutom till allvarlig viktminskning hos patienten. De drabbade lider ibland av diarré och kräkningar och kan också uppleva svår smärta i buken. Vidare sväller den drabbade personens lymfkörtlar och en feber uppstår.
Patienterna verkar utmattade och trötta och kan därför inte längre utföra ansträngande aktiviteter. Som regel har sjukdomen en negativ effekt på den drabbade personens liv och vardag. I de flesta fall kan kala azar behandlas relativt bra med hjälp av medicinering.
Det finns inga speciella komplikationer och symtomen lindras avsevärt. I vissa fall kan läkemedlen dock orsaka biverkningar. Framgångsrik behandling minskar inte patientens livslängd.
När ska du gå till läkaren?
En läkare bör konsulteras om hälsoproblem uppstår under en vistelse i afrikanska, sydamerikanska eller området runt Medelhavet. Om hälsoförändringarna inträffar efter ett besök i regionen där, behöver den drabbade också en förtydligande av klagomålen. I grund och botten är det dock viktigt att ta reda på de lokala hälsotillståndet omedelbart innan du börjar en resa.
Det måste klargöras vilka sjukdomar som kan förväntas och hur överföring kan ske. Vid behov rekommenderas vaccinationer. Om svullnad i lymfkörtlarna, förändringar i hudämnet eller oönskad viktminskning efter ett insektbett måste åtgärder vidtas. Om du har diarré, magsmärta, illamående och en allmän sjukdomskänsla rekommenderas att du konsulterar en läkare. Orsaken måste klargöras och en diagnos är nödvändig.
Detta är det enda sättet att utveckla en behandlingsplan som kan hjälpa till att lindra symtomen så snabbt som möjligt. För att undvika komplikationer och minimera riskerna, är det nödvändigt att konsultera en läkare om du känner dig dålig, klumpar huden eller missfärgning observeras. Intern svaghet, cirkulationsstörningar och ökat sömnbehov är ytterligare tecken på en befintlig sjukdom. Eftersom organiska förändringar i visceral leishmaniasis kan inträffa, bör omedelbara åtgärder vidtas vid de första tecknen.
Behandling och terapi
De visceral leishmaniasis behandlas systemiskt med Ambisome (liposomal amfotericin B). Liposomal amfotericin B tolereras i de flesta fall väl och infunderas intravenöst som en del av en 10 till 20 dagars terapi.
När det gäller intolerans eller icke-svar på terapi med liposomal amfotericin används miltefosin och pentavalenta antimonberedningar alternativt vid visceral leishmaniasis. Miltefosine ges oralt i tablettform två gånger om dagen i en månad och orsakar endast mindre obehag i mag-tarmkanalen (episodisk diarré eller kräkningar).
Femvalent antimon (natriumstiboglukonat, meglumint antimonat) injiceras å andra sidan intramuskulärt eller intravenöst av läkaren som en del av i genomsnitt 28 dagars terapi på sjukhuset, med långvarig tråkig smärta på injektionsstället samt illamående och huvudvärk som biverkningar.
I vissa fall är terapi med antimon ineffektivt vid visceral leishmaniasis eftersom de smittämnena har utvecklat resistens mot denna aktiva ingrediens. Pentamidin och antibiotikumet paromycin används också som antiprotozoala medel mot visceral leishmaniasis.
Pentamidin leder dock till uttalade biverkningar och påverkar bland annat glukosmetabolismstörningar (diabetes mellitus) hos över 10 procent av de drabbade.
förebyggande
Där en visceral leishmaniasis överförs till människor via insekter, lämpliga försiktighetsåtgärder bör vidtas för att skydda mot myggbett när man reser till områden som Asien, främst Indien, Afrika, Medelhavsområdet och Sydamerika. Detta inkluderar att bära lämpliga kläder med lång ärm och använda ett myggnät när du sover. Hittills finns det ingen vaccination mot visceral leishmaniasis.
Eftervård
Eftersom visceral leishmaniasis påverkar de inre organen, bör en intensiv uppföljningsbehandling alltid ske vid framgångsrik behandling. Nyckeln här är tidig upptäckt och snabb behandling av sekundära sjukdomar i organen. Följaktligen, även efter framgångsrikt behandlad visceral leishmaniasis, bör regelbundna mätningar av organvärdena i blodet genomföras.
I synnerhet bör de organ som påverkades av visceral leishmaniasis också regelbundet undersökas med avbildningsmetoder (MRT, CT, röntgen, ultraljud) så att dolda organskador som ännu inte är synliga i blodet också kan upptäckas. Om huden också påverkades av visceral leishmaniasis, måste de relevanta områdena undersökas regelbundet av en hudläkare, varigenom vävnadsprover bör undersökas för att patogenen ska vara på den säkra sidan.
Dessutom bör människor som tidigare lider av visceral leishmaniasis undvika att resa till områden (Asien) där den sjukdomsbärande sandflugan lever. Om sådana resor inte kan undvikas, bör intensiva myggmedel och hudhygien säkerställas för att undvika en förnyad sjukdom från visceral leishmaniasis. Myggnät bör vara väldigt nära mesh (1,2 millimeter) eftersom sandmyggen är mycket liten. Dessutom bör du spraya dig själv flera gånger om dagen med myggavvisande sprayer som Autan (så kallade repellents). Dessutom bör du duscha dagligen. Ansikte, nacke och händer måste också täckas med tyg om möjligt.
Du kan göra det själv
Läkemedelsbehandlingen av visceral leishmaniasis kan stöds av patientens eget initiativ. Först och främst är det viktigt att uppmärksamma typiska biverkningar såsom njursmärta eller överkänslighetsstörningar. Om smärta eller andra klagomål uppstår måste läkaren informeras. Efter den intravenösa behandlingen rekommenderas sängstöd för att snabbt bota biverkningar som huvudvärk och värk i kroppen.
Orsaken till visceral leishmaniasis måste fastställas för att undvika återinfektion. Kala-azar överförs mestadels av insekter. Därför måste ett lämpligt insektsmedel användas vid framtida resor. Berörda personer ska bära lämpliga kläder och sova med ett flugnät på natten. Människor som redan har haft kala-azar får inte längre delta i blodgivningen. Denna säkerhetsåtgärd tjänar till att förhindra att patogenen överförs till andra människor. Förbudet mot bloddonation måste följas strikt, annars är allvarliga påföljder överhängande.
Slutligen bör man uppmärksamma ovanliga symtom efter sjukdom. I enskilda fall återkommer patogenen efter månader eller till och med år och orsakar allvarliga hälsoproblem. En omfattande profylax i form av regelbundna checkar är därför absolut nödvändig.

.jpg)
.jpg)
.jpg)


.jpg)