Som Transfusionsmedicin Detta är en gren av medicin som handlar om produktion och tillhandahållande av blodreserver och upprätthållande av blodbanker. Efter att ha avslutat regelbundna medicinska studier och fem års vidareutbildning, har en läkare rätt att använda den professionella titeln specialist i transfusionsmedicin.
Vad är transfusionsmedicin?
Transfusionsmedicin behandlar produktion och tillhandahållande av blodreserver i blodbanker. Med sitt breda, tvärvetenskapliga verksamhetsområde säkerställer modern transfusionsmedicin en låg risk och patientvänlig blodförsörjning i samarbete med nästan alla medicinska discipliner.
Många kliniker i Tyskland har specialiserat sig på denna gren av medicin. De kallas Institute for Transfusion Medicine and Transplant Immunology. Dessa institut tillhandahåller inte bara konventionella blodprodukter, utan också speciella cellterapeutika. Förutom en stor blodbank har de ett bifogat immunohemaglobinlaboratorium, ett HLA- och blodplättlaboratorium inom området transplantationsimmunologi och ett stamcelllaboratorium. Transfusionsspecialisterna är också involverade i postoperativ patientvård. Ytterligare områden är forskning och undervisning.
Behandlingar & terapier
Denna medicinska specialitet inkluderar genomförande av bloddonationer och efterföljande produktion av blodreserver, terapi med blodkomponenter och plasmaderivat och målinriktat avlägsnande av blodkomponenter för terapeutiska ändamål.
Transfusionsmedicin används alltid när patienter lider av akut blodförlust. Kroppen kan inte kompensera för denna blodförlust naturligt för att återskapa tillräckligt med blod eller enskilda blodkomponenter. Typiska användningsområden är akutmedicin och operationer som resulterar i hög blodförlust, såsom organtransplantationer. Sjukdomar i det blodbildande systemet såsom leukemi, blödningsstörningar och anemi (anemi) behandlas inom denna medicinska specialitet. Blodreserver används också i olika cancerterapier.
Nyfödda eller ofödda barn i livmodern kräver en blodtransfusion på grund av anemi på grund av rhesusintolerans.Transfusionsmedicin används emellertid också för sjukdomar som inte omedelbart förknippas med denna specialitet: hjärt-kärlproblem, mag- och tarmsjukdomar samt sjukdomar i nervsystemet, muskler, hud, blodbildande organ, bindväv och luftvägarna. Tyska Röda korset ger transfusionsläkare 10 400 blodenheter per dag. Blodtransfusionen utförs genom en kateter placerad före proceduren eller genom en ihålig nål införd i venen.
Det är också möjligt att donera blod (autolog blodtransfusion). Här är givaren och mottagaren identiska. Upp till 900 milliliter blod dras från patienten under en till tre sessioner fyra veckor före en planerad procedur, där det finns en hög blodförlustnivå med 10 procent sannolikhet. Under det kirurgiska ingreppet ges patienten sin egen blodgivande. Tack vare riktlinjerna för ”produktion och administration av utländska blodprodukter” och stränga lagkrav är transfusionsmedicin mycket säkert idag. Endast risken för en intoleransreaktion och små biverkningar kvarstår.
En blod- eller stamcellstransfusion kan orsaka immunologiska komplikationer hos mottagaren. Patientens blodsystem reagerar på de främmande substanserna i givarblodet eller i givarstamcellerna. Olika blodgrupper hos givare och mottagare kan utlösa allvarliga immunreaktioner såsom hjärt-kärlsjukdomar eller anafylaktisk chock. I sällsynta fall kan njursvikt uppstå. Om donatorns och mottagarens blodgrupper matchar kan mindre, kortvariga biverkningar såsom frossa, feber, blodtrycksfall eller illamående uppstå.
Diagnos & undersökningsmetoder
På grund av de strikta lagliga bestämmelserna är icke-immunologiska komplikationer inom transfusionsmedicin så bra som omöjliga. Detta riskområde inkluderar överföring av patogener såsom HIV och hepatit B eller C.
På grund av överdriven blodöverföring i stora mängder kan lungödem eller hjärtsvikt uppstå. Den modernaste tekniken kännetecknar laboratorierna i specialistklinikerna och specialinstitut som säkerställer leverans av blodprodukter. Endast om de donerade blodpreparaten är fria från patogener kommer de att godkännas för en bloddonation. För att transfusionsmedicin ska kunna garantera mottagarens säkerhet är det inte bara nödvändigt att ha modern teknik, utan också ett noggrant urval av blod- och stamcellgivare. Strikta riktlinjer från den tyska medicinska föreningen avgör vem som är berättigad till givare och vem inte.
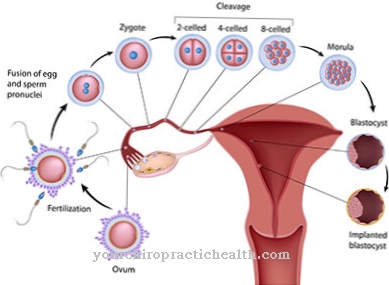
Det donerade blodet separeras i dess tre komponenter: röda blodkroppar (erytrocyter), blodplättar (trombocyter) och blodplasma. Medan de röda blodkropparna säkerställer tillförsel av syre, spelar trombocyterna en nyckelroll i blodkoagulation. Plasma är blodvätskan. En donation av helblod är inte längre vanlig. De lagliga bestämmelserna förbjuder blandning av olika bloddonationer, eftersom detta är det enda sättet att säkerställa att varje enskild blodtillförsel förblir spårbar till givaren. Blodkoncentraten lagras i så kallade blodbanker. Kliniker som specialiserat sig på transfusionsmedicin upprätthåller omfattande interna blodbanker, medan sjukhus har blodbanker med liten kapacitet för att tillgodose sina egna behov.
Transfusionsspecialisterna måste planera behovet av blodreserver just för att röda cellkoncentrat endast kan lagras i 42 dagar, medan trombocyter inte längre kan användas efter fyra dagar. Endast blodplasma kan frysas i två år. Detta säkerställer att mottagaren bara får de blodkomponenter som han verkligen behöver i händelse av en blodtransfusion. Om det är säkert att en patient behöver en blodtransfusion kommer transfusionsspecialisten att ha en detaljerad diskussion med personen i fråga och få sitt samtycke.
Endast i en nödsituation får en patient en blodtransfusion utan deras samtycke, till exempel om det finns en akut risk för dödsfall på grund av hög blodförlust efter en olycka. Den behandlande läkaren ser till att patienten får transfusionspreparatet som är rätt för honom. En blodgruppsbestämning och ett kompatibilitetstest i form av ett korsmatch säkerställer att givaren och mottagaren matchar. En liten mängd av patientens plasma blandas i laboratoriet med de röda blodkropparna från givarens avsedda koncentrat (blodreserv).
Blodpåsarna innehåller segment av rör med små mängder givarblod för korsmatchning. Omedelbart före blodtransfusionen kontrolleras kompatibiliteten igen med det så kallade sängprövningstestet för att utesluta eventuella återstående risker som blandningar.




.jpg)