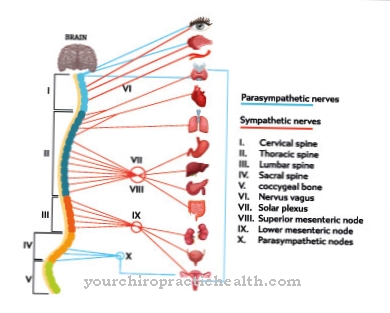
Under pulmonell hypertoni eller. Pulmonell hypertoni förstås en ökning av medeltrycket för lungartären (lungartär) till över 20 mmHg. I de flesta fall inträffar lunghypertoni som en sekundär komplikation av en primär underliggande sjukdom.
Vad är lunghypertoni?

© elvira fair - stock.adobe.com
Som pulmonell hypertoni (även pulmonal arteriell hypertoni eller pulmonalt högt tryck) är en sjukdom som är förknippad med en ökning av det genomsnittliga lungartärtrycket (till mer än 20 mmHg i vila) och kärlresistens och i många fall leder till högre hjärtsvikt.
Karakteristiska symtom på lunghypertoni är starkt begränsad prestanda, andnöd, trötthet, cirkulationsstörningar, angina pectoris, perifert ödem (vattentätning), cyanos (blå missfärgning av huden) och Raynauds syndrom (reducerat blodflöde till tår och fingrar).
I princip görs en åtskillnad mellan kronisk och akut lunghypertoni. Medan akut pulmonell hypertoni kännetecknas av en tillfällig sammandragning av kärlen i lungcirkulationen, till exempel som ett resultat av överbelastning, leder kronisk lunghypertoni på lång sikt till hypertrofi (ökning i storlek) av lungvaskulära muskler, som senare utvecklas till bindväv och därmed till skleros (induration) också en förlust av elasticitet hos fartygen. I detta skede av pulmonell hypertoni är syreupptag permanent och irreversibelt svårt.
orsaker
EN pulmonell hypertoni korrelerar ofta med olika underliggande sjukdomar.
I många fall beror pulmonell hypertoni på primära sjukdomar såsom kronisk obstruktiv lungsjukdom (KOL) som ett resultat av kraftig nikotinförbrukning, lungemfysem, lungfibros, iterativ lung (mikro) emboli (plötslig pulmonal artär ocklusion), astma, aids, sömnapnésyndrom (andningsstopp under sömn) Sjukcellanemi eller medfödda hjärtfel (sekundär pulmonell hypertoni).
I sällsynta fall inträffar pulmonell hypertoni som en autonom sjukdom, även om den specifika orsaken vanligtvis förblir oförklarlig (idiopatisk eller primär pulmonell hypertoni).
Det är emellertid känt att de som påverkas av primär pulmonell hypertoni i allt högre grad utsöndrar vissa vasokonstriktorer (ämnen som försvårar blodkärl) såsom endotelin eller tromboxan och / eller har en ökad serotoninnivå, samtidigt som en reducerad syntes av prostacyklin och kväveoxid kan observeras. Dessutom kan lunghypertoni också induceras medicinskt hos vissa personer.
Symtom, åkommor och tecken
Pulmonell hypertoni börjar inte alltid med symtom. Så småningom, när sjukdomen fortskrider, kommer det att finnas tydliga tecken på en allvarlig sjukdom. Bristen på syre i lungorna leder initialt till en minskning av fysisk och mental prestanda. Pulmonell hypertoni leder också till trötthet, trötthet och listlöshet.
Människor känner sig halta och har ovanlig bröstsmärta eller svullnad i benen. Externt finns det också blåaktig missfärgning av hud och läppar, i kombination med domningar och förkylning i benen. Bristen på syretillförsel kan orsaka cirkulationsproblem som yrsel, cirkulationsstörningar och hjärtklappning.
När sjukdomen utvecklas utvecklas hjärtrytmier. Dessa märks ibland i form av en hjärtattack eller nedsatt prestanda. På grund av den ökande hjärtspänningen kan en högre hjärtsjukdom utvecklas, vilket minskar livslängden och vanligtvis begränsar livskvaliteten.
Om pulmonell hypertoni fortsätter att utvecklas kan patienten dö av den. Det finns en risk för organskador och hjärtattacker. I allmänhet gynnar pulmonell hypertoni utvecklingen av olika sjukdomar. Strokes, artros, magsår och neurologiska störningar kan då uppstå, vilket också är förknippat med symtom och klagomål.
Diagnos & kurs

En röntgenundersökning av bröstet (bröströntgen) tillåter första indikationer på en pulmonell hypertoni. Diagnosen bekräftas genom en hjärtkateterundersökning eller Doppler-ekokardiografi, under vilken pulmonalt arteriellt blodtryck kan bestämmas.
Ett värde av 25 mmHg eller mer benämns manifest och mellan 21 och 24 mmHg som latent pulmonell hypertoni. Ett ökat BNP-värde (hjärnnatriuretisk peptid eller natriuretisk peptid typ B) i serum indikerar ytterligare hjärtsvikt. Den individuellt drabbade personens motståndskraft kan registreras med ett 6-minuters gångtest genom att mäta lungtrycket. Prognosen för pulmonell hypertoni är vanligtvis dålig.
Om pulmonell hypertoni är mer än 30 mmHg, är den femåriga överlevnadshastigheten endast 30 procent och förvärras om rätt hjärtsvikt går fel. Om den inte behandlas, har lunghypertoni en tre års livslängd baserad på fynd.
komplikationer
Pulmonal eller pulmonell arteriell hypertoni (PAH) är indelad i fem olika klasser, beroende på sjukdomsorsaken. Det som alla fem klasserna har gemensamt är att om sjukdomen lämnas obehandlad leder sjukdomen till betydande komplikationer och symtom, som vanligtvis inte är reversibla. En tidig diagnos med konsekvensen av en tidig målinriktad behandling av den utlösande underliggande sjukdomen ger den bästa chansen att bli botande.
De PAH som beskrivs som primära eller idiopatiska, för vilka inga utlösande faktorer finns, har gemensamt att pulmonell hypertoni vanligtvis åtföljs av en ökad koncentration av vasokonstriktorer med en samtidig minskning av koncentrationen av hormoner som får fartygen att öka (vasodilatation). Om symptomen på primär eller idiopatisk PAH inte behandlas framgångsrikt utvecklas gradvis allvarliga komplikationer, vars utveckling också beror på svårighetsgraden av pulmonell hypertoni.
Arteriella lungtrycksvärden över 25 mm Hg motsvarar ett uppenbart PAH med en dålig prognos. Tryckvärden i området 21 och 24 mm HG är latent pulmonell hypertoni. Om högre hjärtsvikt, som ofta observeras i dessa fall, läggs till som en komplikation, är prognosen för överlevnad dålig, såvida inte vägen för en hjärt-lungtransplantation är öppen.
Hjärtsvikt märks inte bara genom en tydligt minskad prestanda, utan också genom vissa laboratorievärden. Förhöjda BNP-värden (Brain Natriuretic Peptides) klassificeras som en indikator på hjärtsvikt.
När ska du gå till läkaren?
Denna typ av lungor bör alltid behandlas av en läkare. Om de inte behandlas kan olika komplikationer uppstå som i värsta fall kan vara dödliga för de drabbade. En tidig behandling av denna typ av lungor har alltid en mycket positiv effekt på sjukdomen. En läkare bör sedan konsulteras om personen i fråga har tydliga symtom på otillräcklig syretillförsel. Huden kan bli blå och personen i fråga måste andas snabbt och blir trött.
Utmattande aktiviteter kan inte längre genomföras utan vidare. Vidare indikerar störningar i blodcirkulationen dessa lungor och måste undersökas om de inte försvinner på egen hand. De drabbade drabbas ofta av yrsel eller domningar över hela kroppen. Risken för stroke är också avsevärt ökad, så att den drabbade är beroende av regelbundna undersökningar.
Först och främst kan lungan känna igen en allmänläkare. Ytterligare behandling beror emellertid alltid på den exakta svårighetsgraden av symtomen och utförs av en specialist. Detta kan också begränsa patientens förväntade livslängd.
Behandling och terapi
De terapeutiska åtgärderna riktar sig till en pulmonell hypertoni i de flesta fall till behandling av den underliggande sjukdomen. Beroende på scenen behandlas dessutom sjukdomen med medicinering.
Endotelinreceptorantagonisten bosentan eller prostacyclinanalogen epoprostenol rekommenderas för pulmonell hypertoni i steg III. I vissa fall används också sildenafil (PDE-5-hämmare), iloprost (prostacyklinanalog) samt treprostinil och beraprost. Om sjukdomen redan är stadium IV används epoprostenol främst följt av bosentan, treprostinil, alpostadil och intravenös iloprost.
Om vasoreaktivitetstestet är positivt (svar på vasodilaterande kväveoxid) kan kalciumkanalblockerare som diltiazem eller nifedipin användas. Om det är nödvändigt, om det inte finns något svar på konservativa åtgärder, kan en atrioseptostomi, där en konstgjord koppling upprättas mellan de två hjärtatrierna, indikeras. Om lunghypertoni redan är uppenbart kan behandlingen vanligtvis endast vara palliativ (lindring av symtomen) eller som en del av en transplantation (lung- eller hjärt-lungtransplantation).
Av denna anledning opereras barn med en medfödd hjärtdefekt så tidigt som möjligt för att förhindra utveckling av lunghypertoni. För att undvika intrakardiell trombos indikeras en ytterligare antikoagulation (hämning av blodkoagulering). I vissa fall används också långvarig syrebehandling för att lindra symtomen, medan diuretika och digitalis används för att behandla högre hjärtsvikt. I närvaro av pulmonell hypertoni rekommenderas dessutom rökavvänjning och viktminskning vid övervikt.
förebyggande
Ett pulmonell hypertoni kan förhindras i begränsad utsträckning. Konsekvent behandling av underliggande sjukdomar som kan orsaka pulmonell hypertoni minskar risken för manifestation. Att avstå från nikotinförbrukning kan också förhindra kroniska obstruktiva lungsjukdomar och följaktligen pulmonell hypertoni.
Eftervård
Vid lunghypertoni tillhandahålls både kausal och symptomatisk uppföljning. Orsaklig uppföljning är viktig för att undvika att sjukdomen blir kronisk. Om kronisk pulmonell hypertoni uppstår är endast symtomatisk behandling möjlig. I vissa fall kan en lung- eller hjärttransplantation vara nödvändig.
Syrebehandling rekommenderas på grund av det höga lungtrycket och bristen på syre. Detta hjälper till att lindra symtomen och förbättra livskvaliteten för de drabbade. Dessutom sänks lungvaskulärresistensen med hjälp av läkemedel. För detta ändamål används aktiva substanser som utvidgar blodkärl, såsom fosfodiesterasinhibitorer.
Läkemedel som stöder det försvagade hjärtat föreskrivs också. Diuretika eller digitalisberedningar används här. Efter sjukdomen bör kraftig fysisk aktivitet undvikas eftersom detta utgör en riskfaktor för ytterligare skada på hjärtat eller lungorna. Dessutom är en hälsosam kost i kombination med lätt träning under professionell vägledning viktig.
Andra metoder bör inkludera att ge upp nikotin och alkohol och undvika fetma. Kontroller med jämna mellanrum av en specialist är viktiga. Dessa fokuserar på att kontrollera lung- och hjärtsvikt och justera medicinering vid behov. Prognosen för pulmonell hypertoni tenderar att vara negativ, men beror på olika faktorer såsom den utlösande orsaken och hjärtans förmåga att anpassa sig till det ökade trycket.
Du kan göra det själv
Först och främst måste de drabbade patienterna ta reda på med sin läkare hur pulmonell hypertoni eller pulmonal hypertoni har uppstått. Om det finns underliggande sjukdomar som ledde till pulmonell hypertoni, måste de behandlas. Om pulmonell hypertoni är medicinerat, bör medicinen ändras.
I alla fall är det viktigt att ta denna sjukdom och dess symtom på allvar, annars har pulmonell hypertoni en dålig prognos. Läkemedlet som föreskrivs av läkaren måste tas. Rökning är tabu för patienter med pulmonell hypertoni. Om möjligt bör de flytta till landsbygden med mindre partiklar. Användningen av fina dammfilter i hemmet kan också leda till de drabbade.
Eftersom patienter med pulmonell hypertoni är benägna att tromboembolism, bör de visas venövningar som kan förhindra trombos. Alternativa duschar och trampvatten rekommenderas också. Dessutom ska patienter inte stå eller sitta för länge utan istället flytta så mycket som möjligt inom deras kapacitet. Vi rekommenderar en tillräcklig mängd vätskor i form av två till tre liter vatten eller örtte om dagen. Mineralvattnet bör innehålla lite natrium.
Ytterligare hjälp för självhjälp tillhandahålls också av självhjälpsgrupper, som är listade i informationscentret för lungtryck (www.lungenhochdruck-infocenter.de/services/selbsthilfegruppen.html).



.jpg)