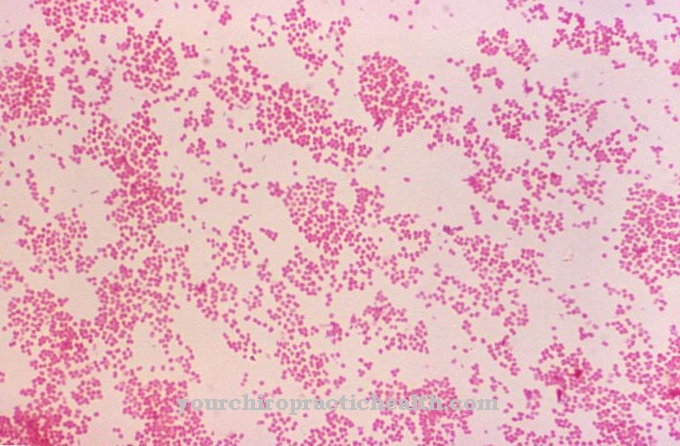
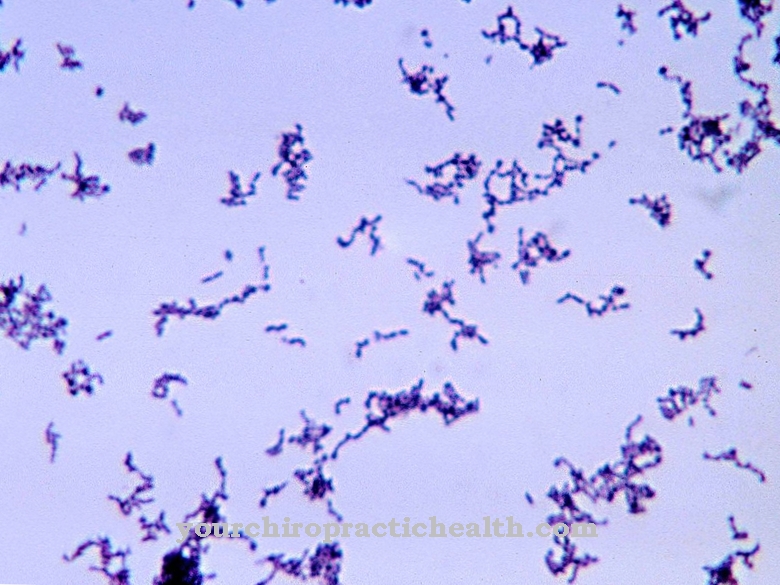
Clostridium difficile är en gram-positiv, stavformad, obligatorisk anaerob bakterie från Firmicutes-divisionen. Den förra endosporen är en av de viktigaste nosokomiala bakterierna och kan leda till förekomst av antibiotikeassocierad kolit, särskilt i klinisk miljö.
Vad är Clostridium Difficile?
Clostridium difficile är en stavformad, grampositiv bakterie och tillhör familjen Clostridiaceae. C. difficile är ett fakultativt patogent medel som kan leda till en livshotande inflammation i tjocktarmen (pseudomembranös kolit), särskilt efter att ha tagit antibiotika. Detta gör det till en av de mest relevanta nosokomiala patogenerna ("sjukhuskimar"), eftersom bredspektrumantibiotika ofta används på sjukhus och terapitiderna med antibiotika är vanligtvis längre.
C. difficile är en av de obligatoriska anaeroba bakterierna och har därför inget sätt att aktivt ämnesomsättas i en syreinnehållande (oxisk) miljö. Även små mängder syre kan vara giftiga för bakterien.
Dessutom har denna typ av clostridia förmågan att bilda endosporer som är mycket resistenta mot olika miljöpåverkan. Om cellen upplever allvarlig stress initieras den strikt reglerade processen för spormbildning (sporulering). Under sporulation bildar den vegetativa cellen ett ytterligare cellfack som bland annat skyddar DNA och viktiga proteiner i den mogna sporen med ett mycket stabilt cellhölje. Sporen släpps efter att modercellen dör och säkerställer således cellens överlevnad.
Denna metaboliskt inaktiva form av uthållighet innebär att stressfaktorer som värme, syre, torka eller till och med många alkoholbaserade desinfektionsmedel kan tolereras tills sporen kan återgå till vegetativt tillstånd under gynnsammare miljöförhållanden.
Händelse, distribution och egenskaper
Clostridium difficile är i princip utbredd över hela världen (allestädes närvarande) och förekommer i miljön främst i jord, damm eller ytvatten. C. difficile finns också i tarmen hos människor och djur. Lite under 5% av alla vuxna bär bakterien mestadels obemärkt. Däremot hittades bakterien hos cirka 80% av alla spädbarn, vilket förmodligen var en av de första bakterierna som koloniserade tarmen hos en nyfödd.
Den höga prevalensen på sjukhus är ett allvarligt problem.Bakterien kan upptäckas hos 20% - 40% av alla patienter och många patienter upplever också en ny kolonisering med C. difficile, men utan att utveckla symptom omedelbart. Frekvensen och svårighetsgraden av C. difficile-infektioner rapporteras ha ökat under de senaste åren. De mycket resistenta sporerna, som till och med är resistenta mot många vanliga alkoholbaserade desinfektionsmedel, har en hög beständighet i smuts, damm, på kläder eller golv. Detta tillsammans med den ibland otillräckliga hygien på sjukhus bidrar till dess snabba spridning bland patienter.
Denna höga spridningsgrad blir problematisk när man tar hänsyn till villkoren för en akut infektion med C. difficile. Hos friska människor representerar en naturlig kolonisering av (tjocktarmen) med icke-patogena bakterier (tarmmikrobiota) skydd mot andra skadliga bakterietyper. Genom att anpassa sig till och interagera med den mänskliga värden kan denna mikrobiota begränsa tillväxten av oönskade bakterier till en viss grad. Vår normala tarmmikrobiota inkluderar bakterier av släkten Bacteroides, Faecalibacterium eller Escherichia, samt Clostridium-arter, men inte Clostridium difficile.
Om denna mikrobiota delvis eller fullständigt förstörs genom intag av antibiotika, kan sporerna av C. difficile spira i tjocktarms anoxiska miljö och föröka sig kraftigt.
Även om multiplikationen efter att ha tagit antibiotika är den vanligaste orsaken till en akut infektion, är också äldre eller immunförsvarade patienter i riskzonen. Hos patienter som tar protonpumpshämmare för att reglera magsyra finns det dessutom en risk att bakterien inte dödas av magsyran och kommer in i tarmen.
Vanligtvis resulterar C. difficile-infektion i svår diarré och inflammation i tjocktarmen. Om bakterien kommer tillbaka till en syreinnehållande miljö via avföringen, börjar sporulering omedelbart på grund av syrebelastningen. Efter utsöndring och sporulering kan sporerna således enkelt överföras av patienten till andra patienter, personal eller olika ytor. I denna akuta fas av sjukdomen finns den största risken för infektion och spridning.
Du hittar din medicin här
➔ Medicin mot diarréSjukdomar och sjukdomar
Clostridium difficile kan orsaka en specifik form av tarminflammation under vissa omständigheter som beskrivs ovan (pseudomembranös eller antibiotikeassocierad kolit). Typiska symtom inkluderar plötsligt uppkomst av diarré, feber, smärta i nedre buken och uttorkning och elektrolytbrist i samband med diarréen. Lite massa diarré förekommer i milda former; i mer allvarliga fall kan livshotande inflammation och svullnad i hela tjocktarmen (giftig megacolon), tarmperforeringar eller blodförgiftning (sepsis) uppstå.
Det är viktigt för läkaren att skilja Clostridium difficile från andra potentiella patogener. Riskfaktorer som ålder, immunsuppression, användning av antibiotika, protonpumpshämmare eller antiinflammatoriska läkemedel fungerar som viktiga indikatorer. Tillsammans med mikrobiologiska undersökningar och detektering av specifika gifter producerade av C. difficile kan de bekräfta en diagnos.
Toxinerna är två av de viktigaste C. difficile virulensfaktorerna: TcdA (toxin A) och TcdB (toxin B). Dessa är till stor del ansvariga för skadorna på tarmvävnaden, varigenom det finns stammar som inte producerar toxin A och ändå kan leda till allvarliga sjukdomsprocesser. Dessutom har studier visat att toxin B är den mer relevanta faktorn och dess effekt stöds av toxin A.
Båda toxinerna kan tränga in i tarmens epitelceller, där de ändrar både viktiga strukturella proteiner (aktiner) och signalvägar i cellen (olika GTPaser som är involverade i organisationen av aktinskelettet). Som ett resultat förlorar cellerna sin ursprungliga form (förändring i cellmorfologi) och viktiga intercellulära anslutningar (trånga korsningar) kan förstöras. Detta leder till döden av cellerna (apoptos), läckage av vätska och gör det möjligt för toxiner eller patogener att tränga in i djupare vävnadsskikt och ytterligare skada slemhinnan. De skadade cellerna tillsammans med celler i immunsystemet och fibriner bildar det typiska pseudomembranet, som vid endoskopisk diagnostik kan betraktas som en tillräckligt tydlig identifiering av en C. difficile-infektion.


.jpg)